Пункция коленного сустава – это как диагностическое, так и лечебное мероприятие, которое направлено на забор содержимого суставной полости (пунктата) для проведения лабораторных исследований. На данный момент этот метод исследования является не только неотъемлемым элементом при установлении диагноза, но и важным фактором, что позволяет исключить заболевания с похожими проявлениями. Также благодаря пункции коленного или тазобедренного суставов можно проследить динамику развития заболевания и определить эффективность проведенного лечения.
Помимо диагностического фактора, пункция обладает и лечебным эффектом, ведь с ее помощью удаляют избыточное содержимое суставной полости. Это позволяет сразу снизить болевой синдром, который возникает из-за перерастяжения капсулы сустава. Также она дает возможность ввести лечебные средства непосредственно в сустав, что является наиболее эффективным методом лечения.
Однако в некоторых случаях введение препаратов может только ухудшить состояние больного. Поэтому необходимо знать, когда и как необходимо проводить пункцию, вводить лекарственные средства. Ведь только правильная техника её выполнения позволит быстро поставить диагноз и перейти к лечению.
Показания к процедуре
Абсолютным показанием для проведения пункции коленного или тазобедренного сустава является увеличение их в объеме за счет чрезмерного содержимого суставной полости. Это может быть подозрение на воспаление синовиальной оболочки сустава (синовиит), что сопровождается ограничением подвижности в суставе и увеличением его в объеме. Проведение пункции носит как обезболивающий характер, так и позволяет поставить диагноз, восстановить нормальный объем движений и предотвратить возникновение подколенной кисты.
Одним из довольно частых и опасных заболеваний является острый синовиальный разрыв, который при несвоевременной диагностике и лечении приводит к замещению суставной капсулы рубцовой тканью и последующей инвалидизации пациента. Он также характеризуется значительным увеличением объема коленного сустава, болью, кровоизлиянием и отеком голени. Однако на начальных этапах отек может отсутствовать, что может привести к постановке неправильного диагноза. Наиболее часто синовиальный разрыв путают с тромбозом глубоких вен голени, лечение которого приведет к усугублению состояния пациента и увеличению гематомы и отека. Правильный диагноз можно поставить только после проведения пункции сустава. Его подтверждением будет наличие синовиального выпота и нарастание отека голени.
Также проведение пункции рекомендуется при практически любой травме тазобедренного или коленного сустава. Ведь именно благодаря ей можно выяснить, какие именно анатомические структуры были повреждены. Первую информацию можно получить сразу во время проведения пункции. Для этого визуально оценивают консистенцию и цвет пунктата.
Если жидкость имеет красный цвет, то это свидетельствует о внутрисуставном кровоизлиянии, которое необходимо устранить в кратчайшие сроки. Наличие капелек жира характерно для внутрисуставного перелома. Мутная синовиальная жидкость с белыми хлопьями является признаком инфекционного поражения.

Полученный пунктат направляют в лабораторию, чтобы провести исследования клеточного состава и посев для выявления возбудителя заболевания.
Пункция коленного или тазобедренного суставов является распространенной процедурой, используемой для диагностики и лечения различных заболеваний. Врачи отмечают, что данная манипуляция позволяет не только получить образцы синовиальной жидкости для анализа, но и облегчить состояние пациента, удаляя избыточную жидкость или гной. Процедура проводится под местной анестезией, что минимизирует дискомфорт.
Специалисты подчеркивают важность точности в выборе места прокола, чтобы избежать повреждения сосудов и нервов. После пункции врачи рекомендуют пациентам соблюдать покой и избегать физической нагрузки на сустав в течение нескольких дней. Это помогает предотвратить осложнения и способствует быстрому восстановлению. В целом, пункция суставов является безопасной и эффективной процедурой, которая может значительно улучшить качество жизни пациентов с суставными заболеваниями.

Механизм проведения пункции колена
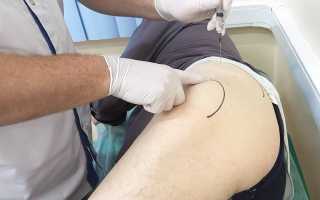
Пациента укладывают на спину в положении лежа, при этом нижние конечности должны быть разогнуты. Пункция коленного сустава проводится в верхней части надколенника сбоку, что позволяет произвести прокол в области верхнего заворота. Для того чтобы не была нарушена техника выполнения, необходимо:
- мысленно разделить надколенник на три равных части;
- на границе средней и верхней трети отметить место для проведения пункции;
- одной рукой смеcтить коленную чашечку внутрь;
- второй рукой определить наличие щели между бедренной костью и надколенником.
Когда уже определились с точкой для инъекции, обрабатывают кожный покров антисептиком. Во время прокола игла должна быть направлена под коленную чашечку и вверх. При правильном проведении пункции пациент испытывает небольшой дискомфорт, но в большинстве случаев никто не жалуется, что ему больно.
Наиболее частой ошибкой при проведении данной манипуляции является недостаточное введение иглы при пунктировании верхнего заворота. В этом случае она попадает в жировую ткань. Для определения того, что врач пунктировал коленный сустав в области верхнего заворота, достаточно просто потянуть поршень шприца на себя и провести аспирацию. Если удается получить жидкость, то это свидетельствует о том, что техника выполнения была правильной.
После оценки характера пунктата, его полного забора и постановки предварительного диагноза, переходят к введению лекарственных средств непосредственно в полость сустава. Наиболее часто с целью обезболивания и предотвращения дальнейшего прогрессирования воспалительного заболевания вводят обезболивающие средства (раствор лидокаина 1 %) и глюкокортикостероиды (преднизолон).
Во время проведения этого диагностического мероприятия пациенту абсолютно не больно.
Пункция коленного или тазобедренного суставов вызывает у людей разные эмоции и мнения. Многие отмечают, что процедура может быть несколько неприятной, но терпимой. Врачебная команда часто объясняет процесс, что помогает снизить уровень тревоги. Пациенты делятся, что после пункции чувствуют облегчение, особенно если была удалена избыточная жидкость, вызывающая дискомфорт. Некоторые отмечают, что процедура позволяет получить важные анализы для диагностики заболеваний, таких как артрит или инфекция. Однако есть и те, кто выражает опасения по поводу возможных осложнений, таких как инфекция или повреждение тканей. В целом, большинство людей считают, что пункция — это важный шаг к улучшению качества жизни и восстановлению подвижности суставов.
Как пунктируют тазобедренный сустав
Пациента также укладывают на спину в положении лежа, но нижняя конечность согнута в тазобедренном суставе и повернута внутрь. Вторая нога разогнута и лежит прямо. Перед проведением пункции оценивают расположение основных костных ориентиров: лонного бугра, большого вертела бедренной кости и верхней ости подвздошной кости. Далее отмечают расположение бедренной артерии путем определения её пульсации. Пункция производиться только в стороне от бедренной артерии. Кожу в области места пункции обрабатывают антисептиком и проводят местное обезболивание.
В зависимости от вида доступа техника пункции в области тазобедренного сустава несколько отличается. Если прокол проводят с переднего доступа, то иглу вводят на 2 см ниже от паховой связки. Зачастую игла может упереться в кость и тогда невозможно получить содержимое суставной полости. В таком случае её частично извлекают и вводят снаружи.
Также возможно провести пункцию через боковой доступ. Для этого прокол проводят на уровне нижнего края большого вертела. Игла должна быть направлена внутрь и сбоку от шейки бедренной кости. Её вводят до того момента, пока она не упрется в кость. Далее частично её извлекают и уже под большим углом пунктируют синовиальную оболочку тазобедренного сустава.
Пункция тазобедренного сустава в основном делается для проведения дифференциальной диагностики между различными заболеваниями и гнойным артритом.