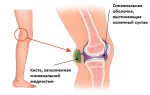
ПТФС нижних конечностей (посттромбофлебитический синдром) — хроническая патология, возникающая из-за тромбоза глубоких вен. Обычно спустя несколько лет после него развивается это осложнение, вариант венозной недостаточности.
Особенности патологии
Посттромбофлебитический синдром протекает в одной из 4 форм — в зависимости от того, какие его признаки преобладают:
- отечно-болевой;
- варикозной;
- язвенной;
- смешанной.
Формирование этого синдрома связано с теми нарушениями в вене, которые вызывает тромб. В сосуде из-за воспалительного процесса происходят тяжелые органические изменения. В нем разрушаются регулирующие кровоток клапаны, структура вены перерождается и деградирует. Это главные причины патологии.
Существенно повышается венозное давление в сосудах голени. А гипертония плюс замедление кровотока ухудшают состояние капилляров, тканей, кожи, вызывая отеки конечностей. Из-за того, что при ПТФС серьезно нарушается микроциркуляция, часто возникают трофические язвы.
Ощущение тяжести, боль в пораженной конечности и отеки — основные симптомы недуга. Распирающая тупая боль усиливается, когда пациент долго находится на ногах. В положении лежа с приподнятой на возвышение ногой она ослабевает. Порой боль сочетается с мышечными судорогами в икрах. В редких случаях она появляется только при надавливании на голень, стопу, подошву.
Объем флебитического отека, как правило, увеличивается к вечеру. Утром, после сна с приподнятой ногой, он существенно уменьшается, но не исчезает совсем. Если тромбоз охватывает бедренные и подвздошные вены, отекает вся конечность. Если затронуты бедренные и подколенные сосуды — лишь голень и стопа. При поражении одних берцовых вен отеки захватывают только нижнюю часть голени и лодыжки.
https://youtube.com/watch?v=YwzLr-NMHkM
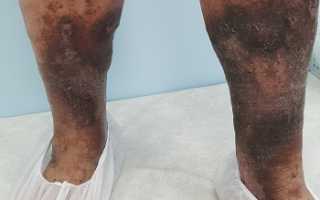
У 7 из 10 пациентов на голени, стопе развивается вторичное варикозное расширение подкожных вен. Последствиями тромбоза могут быть и легкие поражения кожи, и огромные изъязвления.
Трофические язвы — гораздо более тяжелое осложнение ПТФС. Они чаще всего появляются на внутренней лодыжке, быстро инфицируются, трудно и долго лечатся, сопровождаются рецидивами.
Врачи отмечают, что посттромбофлебитический синдром (ПТФС) нижних конечностей представляет собой серьезное осложнение после тромбозов глубоких вен. Основные симптомы включают отеки, боль, тяжесть в ногах и изменения кожи. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению. Консервативные методы, такие как компрессионная терапия, физическая реабилитация и медикаментозное лечение, могут значительно улучшить качество жизни пациентов. В некоторых случаях требуется хирургическое вмешательство для устранения венозной недостаточности. Врачи также акцентируют внимание на необходимости профилактики тромбообразования, особенно у пациентов с предрасположенностью к венозным заболеваниям. Регулярные физические нагрузки и контроль веса играют ключевую роль в снижении риска развития ПТФС.

Как выявляется патология
Итак, посттромбофлебитический синдром нижних конечностей развивается в результате длительного нарушения оттока крови, которое возникает из-за тромбоза глубоких вен. Эту патологию часто называют несколько иначе — посттромботическая болезнь вен нижних конечностей (ПТФБ). Принципиальных отличий между ними нет. В чем же разница?
Болезнь отличается от синдрома (совокупности симптомов) тем, что у нее чаще всего есть четко обозначенные причины. Поэтому это позднее осложнение, которое развивается в среднем у каждого третьего пациента, переболевшего тромбозом глубоких вен, точнее называть болезнью — ПТФБ.
Визуальный осмотр конечностей, пальпация поверхностных вен позволяют быстро определить их состояние, поскольку посттромбофлебитическая болезнь отличается выраженными внешними признаками. А патология глубоких вен выявляется методами дуплексного УЗИ, ультразвуковой флюометрии, флебографии, плетизмографии (искусственно создаваемого препятствия для кровотока).
Диагностически значимый симптом на первоначальной стадии болезни — непроходимость (окклюзия) вен, которая устанавливается почти у 80% пациентов. При этом следует исключить наличие врожденных сосудистых аномалий, варикоза вен.
Посттравматический фасциальный синдром (ПТФС) нижних конечностей вызывает множество обсуждений среди пациентов и специалистов. Люди, столкнувшиеся с этой проблемой, отмечают, что симптомы могут варьироваться от легкого дискомфорта до сильной боли, что затрудняет повседневную активность. Многие делятся опытом, что своевременная диагностика и комплексный подход к лечению, включая физиотерапию и медикаментозную терапию, значительно облегчают состояние. Важно также учитывать индивидуальные особенности каждого пациента, так как реакция на лечение может быть разной. Некоторые рекомендуют альтернативные методы, такие как иглоукалывание или массаж, которые помогают снять напряжение и улучшить кровообращение. Общая рекомендация — не игнорировать симптомы и обращаться к специалистам для получения квалифицированной помощи.
Как лечится патология
Посттромбофлебитический синдром (болезнь) полному излечению не поддается, поэтому цель врачебной помощи только одна — затормозить развитие недуга, насколько это возможно. Основные виды лечебных мероприятий таковы:
- компрессионная терапия;
- медикаментозное лечение;
- лечебный массаж, физиотерапия;
- хирургическое вмешательство.
При обострении ПТФБ пациента начинают лечить в стационаре, назначив постельный режим. Больную конечность укладывают в возвышенном положении на шину и проводят интенсивную терапию. Самое первое, что нужно сделать при наличии посттромбофлебитического осложнения, — снизить гипертоническое давление и улучшить кровоток в глубоких венах. Для этого нужно обязательно носить компрессионный трикотаж.
До окончательного заживления кожных покровов применяют цинк-желатиновые повязки, эластичные резиновые бинты, потом переходят на эластичные чулки. Их носят в течение всего дня, а на ночь снимают. Без этого консервативное лечение не может быть эффективным. Длительное ношение компрессионного белья помогает улучшить состояние 90% больных.
Повысить венозный тонус, активизировать лимфодренаж, снять воспаление помогает медикаментозное лечение. Сегодня для этого есть целый ряд эффективных венозных лекарств, антибиотиков. Для разжижения крови и предупреждения тромбозов широко используют препараты аспирина. При сильных отеках принимают мочегонные средства.
Лечение венозных язв иногда проводят методом пневматической компрессии. В манжеты, надетые на ноги, под давлением подается воздух. За счет этого в венах значительно ускоряется отток крови, устраняется ее застой, вырабатываются вещества, препятствующие образованию тромбов.
Если консервативное лечение не дает результатов, тогда решается вопрос о целесообразности хирургического вмешательства. Реконструктивные сосудистые операции улучшают качество жизни пациентов, но чреваты осложнениями и рецидивами, поэтому применяются ограниченно.

Пациентам с ПТФБ нельзя забывать: риск повторных тромбозов очень высок, если не проводить систематическое лечение.Самое тяжелое последствие таких рецидивов — трофические язвы, из-за которых больной может стать инвалидом.